ГОЛОВНЫЕ И ЛИЦЕВЫЕ БОЛИ. Часть 1
"Патологическая боль", 14 - 16 октября 1999 г. (под ред. чл.-корр. РАМН Н.Н. Яхно, д.м.н. М.Л. Кукушкина, к.м.н. С.С. Павленко), Новосибирск, - 1999 г.
Содержание раздела:
- Клинико-психологическая характеристика хронической головной боли напряжения
Е.А. Логачева, Е. Е. Третьякова, М.Э. Филиппов. Кафедра нервных болезней Курского государственного медицинского университета, г. Курск - Лечение эпизодической головной боли напряжения
Р.А.Якупов, А.А. Якупова, М.Ф. Исмагилов. Казанская государственная медицинская академия, г. Казань - Лечение головных болей напряжения методами мануальной терапии
А.Ф. Беляев
Владивостокский государственный медицинский университет,
г. Владивосток - Психотерапевтические методы в комплексном лечении головных болей напряжения
Е.А. Некрасова, А. В. Карпиков, А.С. Деев, А.М. Орлова, Л.Ф. Горкина
Рязанский государственный медицинский университет, Городская клиническая больница №11, г. Рязань - Патофизиологические аспекты сосудистой цефалгии и принципы их терапии
В.Д. Трошин, И.Г. Мясников, Т.Е. Белоусова, А. Е. Корноухое, Е.В. Жирнова, Н.В. Морозова, А.Д. Мочалов. Нижегородская государственная медицинская академия, г. Нижний Новгород - Особенности мозгового кровообращения у больных с головными болями различной этиологии
Н.В.Сайгутина, М.В. Сидор, В.П. Куликов
Алтайский государственный медицинский университет,
Алтайский диагностический центр, г. Барнаул. - Показатели церебральной гемодинамики и эмоционально-личностные расстройства у больных мигренью
с различной локализацией приступов
H. Старикова, Пермская государственная медицинская академия, г. Пермь - Цереброваскулярная реактивность у больных мигренью в межприступном периоде
В.Э. Смяловский, В.Н. Багирь, И.Л. Приз, О.Р. Салахутдинов. Омский диагностический центр. Городская клиническая больница № 1, г. Омск - Состояние церебральной гемодинамики у больных мигренью по данным допплерографии
В.Э.Смяловский, В.Н.Багирь, О.Р.Салахутдинов, И.Л.Приз. Омский диагностический центр. Городская клиническая больница № 1, г. Омск - Эффективность дигидергота в купировании мигренозных атак
Л.Е. Корнилова, Е.А. Антипенко. Нижегородская государственная медицинская академия, г. Нижний Новгород - Головная боль при гипертонической болезни
В.В.Алексеев , И.С.Шварева , Е.Б.Хомак. Клиника нервных болезней им. А.Я. Кожевникова ММА им. ИМ. Сеченова, г.Москва - Головная боль при дисциркуляторной атеросклеротической энцефалопатии
В.П.Михайлов, Т.Л.Визило, И.В.Власова. С.В.Власов. К.В.Петушенко, А.А.Кузмичев
Государственный научно-клинический центр охраны здоровья шахтеров СО РАМН, г.Ленинск-Кузнецкий - Диагностика и клиническая характеристика цервикогенных головных болей
С.А. Кисель, В.В.Алексеев, Н.Н.Яхно
Клиника нервных болезней им. А.Я. Кожевникова ММА им. И.М. Сеченова, г.Москва - Краниоцервикалгия как проявление комбинации ангиодистонических и миотонических процессов
К. В. Морозов, С. В. Сытина МГБ №2, г.Москва - Варианты головной боли при вертеброгенном синдроме позвоночной артерии
И.Р. Шмидт. Новокузнецкий ГИДУВ, г. Новокузнецк - Превентивная терапия имованом ночных приступов кластерной головной боли
И.В. Фокин, Я.И. Левин, О.А. Колосова, А.М. Вейн. Московская медицинская академия им. И.М. Сеченова, кафедра неврологии ФППО, г Москва - Посттравматические головные боли и их лечение
Л.Я. Лившиц, В.Г. Нинель, А.И. Бубашвили, В.В. Авилов, Н.А. Герасимов
Медицинский университет, НИИ травматологии и ортопедии, г. Саратов - Гипертензионно-гидроцефальный синдром при посттравматических кистах головного мозга
А.С. Николаев, А.В. Новокшонов, В.В. Агаджанян. Государственный научно-клинический центр охраны здоровья шахтеров СО РАМН, г. Ленинск-Кузнецкий - Диуретики в лечении головных болей при внутричерепной гипертензии
Л.Е. Пинегин
Кафедра неврологии Алтайского государственного медицинского университета, г. Барнаул - Головная боль у больных с последствиями черепно-мозговой травмы, осложненной внутричерепной
гематомой
З.А. Ушакова, В.А. Ананенко
Амурская государственная медицинская академия, кафедра неврологии с курсом нейрохирургии, г. Благовещенск - Клинико-психофизиологические особенности абузусной головной боли
А.П. Феоктистов, Е.Г. Филатова. Кафедра неврологии ФППО Московской медицинской академии им. И.М. Сеченова, г.Москва
Клинико-психологическая характеристика хронической головной боли напряжения
Е.А. Логачева, Е. Е. Третьякова, М.Э. Филиппов. Кафедра нервных болезней Курского государственного медицинского университета, г. Курск
Головная боль напряжения (ГБН) - самая частая форма головной боли (ГБ) (60%). Нами обследовано 15
больных с хронической ГБН. Цель исследования - изучение клинико-психологического статуса у больных
с хронической ГБН.
Применялись кпинико-неврологические и психологические методы исследования. Использовались: опросник
"качества жизни", опросник, отражающий степень нарушения обычной деятельности при болях
и опросник для выявления изменений в вегетативной сфере. Анализировался дневник головной боли пациентов.
В результате исследования установлено, что среди больных преобладают женщины (14 чел.) и работники
умственного труда (10 чел.) Возраст пациентов - от 20 до 50 лет. В неврологическом статусе выявлено
симметричное оживление глубоких рефлексов (7 чел.), легкие нарушения координации движений (9 чел.)
и болезненность при пальпации перикраниальных мышц, мышц шеи и плечевого пояса (15 чел.). Синдром
вегетативной дистонии имел место у всех больных, его выраженность составляла 40 баллов (норма до 15).
Опросник "качества жизни" позволил установить, что наибольшим изменениям подвергались показатели,
характеризующие тревожность (40 баллов), настроение (13 баллов), оценку жизненной ситуации (40 баллов),
видение будущего (36 баллов) и мнение о себе (23 балла). У 13 больных выявлены нарушения обычной деятельности.
Значительно страдает профессиональная деятельность (4,4 балла), социальная активность (4,9 балла),
семейные обязанности (4 балла). Сопоставление средних значений показателей опросника "качества
жизни" в зависимости от интенсивности ГБ и длительности заболевания (рис.1,2) показало, что все
величины в большей степени изменялись при интенсивной ГБ длительностью более 20 лет. Интенсивная длительная
ГБ особенно влияла на показатели тревожности, депрессии, самооценки.
Проведенное исследование позволило обнаружить определенные клинико-психологические особенности хронической
ГБН. Эта форма ГБ значительно повышает уровень тревожности, депрессии, склонность к ипохондрическим
изменениям и снижает уровень самооценки пациентов. Таким образом, изменения определенных психологических
параметров у больных с хронической ГБН позволяют объективизировать наличие ГБ и внести коррекцию в
лечение. стр.51 - 52
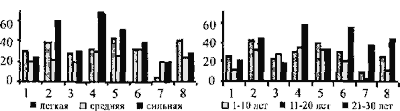 |
|
|
Зависимость изменений показателей опросника "качества жизни" от интенсивности головной боли |
Зависимость изменений показателей опросника "качества жизни" от длительности заболеваний |
|
1 - физическая активность; 2 - жизненная ситуация; 3 - мнение о себе; 4 - тревожность; 5 - видение будущего; 6 - настроение; 7 - социальные контакты; 8 - нарушение сна. |
|
Лечение эпизодической головной боли напряжения
Р.А.Якупов, А.А. Якупова, М.Ф. Исмагилов. Казанская государственная медицинская академия, г. Казань
Частота головной боли напряжения составляет в популяции от 32% до 71%, причем особенно важной представляется
проблема изучения и лечения эпизодической головной боли напряжения (ЭГБН), распространенность которой
более чем в 30 раз превышает распространенность хронической (Gobel H., Petersen-Braun M., Soyka D.,
1994).
Цель работы. Разработка способа лечения ЭГБН с применением рефлексотерапии (РТ) и постизометрической
релаксации (ПИР) мышц скальпа.
Материал и методы. Всем больным с ЭГБН (96 чел.) проводилось тестирование по визуально-аналоговой
шкале, MMPI, ЭМГ, ЭНМГ исследование мигательного рефлекса. В основной группе (52 чел.) применялось
оригинальное лечение, в контрольной (44 чел.) - стандартная медикаментозная терапия (Pfaffenrath V.,
Gerber W.D., 1992). При умеренном болевом синдроме использовали иглоукалывание. У больных с выраженным
болевым синдромом применяли лазеропунктуру поскольку, во-первых, данный метод лучше переносился больными
с более значительными изменениями реактивности ЦНС, во-вторых, лазерное воздействие обеспечивало так
называемый "возбуждающий" вариант стимуляции, показанный для лечения депрессии, в-третьих,
облучение лазером местных точек улучшало их трофическое обеспечение, что было особенно важным при
наличии локальных мышечных гипертонусов. Для снижения тонического напряжения мышц скальпа применялась
постизометрическая релаксация (ИваничевГ.А.,1998).
Результаты. Установлено быстрое уменьшение болевых ощущений при использовании методов немедикаментозного
лечения. Уже к 7-10 дню практически все больные основной группы отмечали уменьшение типичной головной
боли, что сопровождалось нормализацией сна и настроения. У пациентов контрольной группы улучшение
наступало не ранее 20-30 дня, причем первые 10-20 дней характеризовались появлением жалоб на вялость,
сонливость, апатию, обусловленных приемом антидепрессантов. Оценка катамнеза на протяжении полугода
после окончания курса лечения установила, что частота рецидивов в основной группе была достоверно
ниже, чем в контрольной - соответственно 1,44% и 7,14% (р<0,05).
Заключение. Применение РТ и ПИР мышц скальпа может явиться методом выбора при планировании лечебных
мероприятий у больных с ЭГБН. стр. 52 - 53
Лечение головных болей напряжения методами мануальной терапии
А.Ф. Беляев
Владивостокский государственный медицинский университет,
г. Владивосток
Основным методом лечения головной боли напряжения (ГБН) является медикаментозный (Вейн А.М. и др.,
1994; Pfaffenrath V., Gerber W.,1992).
Целью нашей работы явилось изучение метода кранио-сакральной мануальной терапии (КСТ) в диагностике
и лечении головных болей напряжения. Под наблюдением находилось 19 больных с ГБН в возрасте от 23
до 52 лет (13 женщин и 6 мужчин). Проводилось клинико-неврологическое и мануальное обследование, тестирование
кранио-сакрального ритма; исследование интенсивности головной боли по визуальной аналоговой шкале
(ВАШ); клинико-психологическое исследование. По показаниям проводились рентгенография и компьютерная
томография (КГ) головного мозга, черепа, шейного отдела позвоночника (ШОП).
Головная боль носила чаще давящий или стягивающий характер с локализацией преимущественно в лобно-височной
или теменно-затылочной области. ГБН была почти постоянной, в среднем по ВАШ составляла 4,3 балла,
периодически обостряясь (чаще после эмоционального стресса), достигая по ВАШ 7,2 балла. Психологическое
исследование указывало на наличие тревожно-депрессивных расстройств. Мануальное тестирование выявило
напряжение мышц шеи, прежде всего подзатылочных, вертебральные дисфункции в ШОП, чаще в виде гипермобильности
в Civ-Cv сегментах и функциональные блоки в кранио-вертебральном переходе.
У всех больных было нарушение кранио-сакрального ритма (ритма движения костей черепа и крестца) в
виде нарушения флексионной и экстензионной фаз, функциональная блокада крестца со "скручиванием"
твердой мозговой оболочки (ТМО). Были выявлены также дисфункции в сфено-базилярном симфизе (СБС),
чаще в виде латерофлексии и торзии. ГБН являются мультифакториальным синдромом. Ведущим в клинике
наряду с головной болью и психовегетативным синдромом (ПВС) является нарушение кранио-сакрального
механизма.
Пациентам проводилась кранио-сакральная терапия, включавшая коррекцию всей био-кинематической цепи
"конечности -таз -позвоночник -череп", деторзию ТМО, релаксацию мембран реципрокного напряжения,
коррекцию дисфункций СБС, релаксацию мышц полости рта и крыло-небной ямки. Применение КСТ позволило
снизить интенсивность боли у всех пациентов (по ВАШ до 2,1 балла). Значительно уменьшился психо-вегетативный
синдром.
Таким образом, КСТ является эффективным методом лечения ГБН и может с успехом применяться в клинической
практике. стр. 53 - 54
Психотерапевтические методы в комплексном лечении головных болей напряжения
Е.А. Некрасова, А. В. Карпиков, А.С. Деев, А.М. Орлова, Л.Ф. Горкина
Рязанский государственный медицинский университет, Городская клиническая больница №11, г. Рязань
Пациенты с головной болью напряжения (ГБН) составляют в популяциях разных стран мира 32-70%. Превалирующее
значение в патогенезе ГБН имеет эмоциональный хронический стресс, вызывающий изменения в психической
сфере пациента и приводящий к формированию затяжных депрессивных и тревожных состояний.
Нами наблюдалось 52 больных в возрасте от 17 до 60 лет с ГБН. Целью исследования было определение
эффективности психотерапии в комплексном лечении данного состояния. Исследование велось в 2 подгруппах:
А - больные с впервые выявленной ГБН, не лечившиеся ранее (17 чел.); Б - больные, длительно страдающие
ГБН, с низким или нестойким эффектом от медикаментозного лечения (35 чел.). В обеих подгруппах одновременно
с применением психотерапевтических методов проводилось традиционное лечение (антидепрессанты, миорелаксанты,
анальгетики, ИРТ, массаж).
У пациентов с ГБН наиболее характерными были жалобы на двусторонние боли в теменно-височной или фронтальной
области с ощущением стягивания в виде "обруча", "каски", "шлема" или
боли в шейно-затылочной области. Иногда боли носили распирающий, но не
пульсирующий характер. Как правило, интенсивность болевых ощущений была умеренной. Признаков органического
поражения нервной системы не определялось.
В психическом статусе у всех больных было отмечено наличие депрессивного и/или тревожного компонента
(по опроснику Бека и шкале Спилбергера-Ханина), при этом в подгруппе А доминировала тревога, в подгруппе
Б депрессия. При диагностике основного личностного радикала (по опроснику Шмишека) было выявлено преобладание
дистимных (16/52 - 30,8%), демонстративных (14/52 - 26,9%) и циклоидных (7/52-13,5%) акцентуированных
личностей. У всех больных отмечалось наличие актуальных психогений. У многих в анамнезе имелись указания
на серьезные психотравмы с последующим развитием невротической или психосоматической симптоматики.
Психопатологические расстройства ограничивались кругом пограничных состояний.
В лечении больных с ГБН были использованы: рациональная психотерапия, гипнотерапия, аналитическая
терапия (трансактный анализ), элементы экзистенциальной и поведенческой терапии с учетом особенностей
клиники и личностной специфики каждого пациента.
Получены следующие результаты: максимальное улучшение - 17(32,7%) человек, значительное улучшение
- 29(55,8%), незначительная редукция симптоматики - 5(9,6%), отсутствие эффекта - 1(1,9%).
Таким образом, применение психотерапевтических методов в комплексном лечении ГБН является, безусловно,
необходимым и позволяет резко повысить эффективность лечебного процесса. Для успешной психотерапевтической
работы важен учет основного личностного радикала пациента. стр. 54 - 55
Патофизиологические аспекты сосудистой цефалгии и принципы их терапии
В.Д. Трошин, И.Г. Мясников, Т.Е. Белоусова, А. Е. Корноухое, Е.В. Жирнова, Н.В. Морозова, А.Д. Мочалов.
Нижегородская государственная медицинская академия, г. Нижний Новгород
Проанализировано 365 случаев головной боли у больных начальными проявлениями недостаточности кровоснабжения
мозга (НПНКМ), дисциркуляторной энцефалопатией I-II стадий (ДЭ I-II).
Выяснено, что цефалгический синдром у данных больных обусловлен различными причинами. Наибольший полиморфизм
цефалгий отмечен у больных относительно молодого возраста (до 50 лет), страдающих НПНКМ. У 56% из
них имела место головная боль мышечного напряжения, часто сочетающаяся с миофасциальными болями шейно-воротниковой,
краниовертебральной и челюстно-лицевой областей (38%). У 13% больных головная боль имела пароксизмальный
характер, в 37% отмечается связь головной боли с повышением АД, артериальной гипертрузией мозговых
сосудов, затруднением венозного оттока из полости черепа (по данным УзДГ).
При ДЭ I в большинстве случаев головной боль имела сосудистый характер (48%). Чаще всего она была
связана с затруднением венозного оттока на фоне нормального или, реже, умеренно сниженного артериального
притока в сосуды мозга. У многих больных отмечались вертеброгенные влияния на мозговой кровоток, однако,
цефалгический синдром, обусловленный вертеброгенными и миофасциальными болями, встречался реже, чем
в предыдущей группе (24%). Пароксизмальные головные боли обнаруживались в единичных случаях, головная
боль мышечного напряжения - в 32%.
При ДЭ II головные боли имели преимущественно сосудистый характер (85%), причём у значительного количества
этих больных отмечалось снижение скорости мозгового кровотока по всем бассейнам.
В соответствии с выявленными патофизиологическими вариантами разработаны немедикаментозные методы
лечения "сосудистых" цефалгий включающие магнитотерапию, мануальную терапию, озонотерапию,
фото- и акупунктуру.стр. 55 - 56
Особенности мозгового кровообращения у больных с головными болями различной этиологии
Н.В.Сайгутина, М.В. Сидор, В.П. Куликов
Алтайский государственный медицинский университет, Алтайский диагностический центр, г. Барнаул.
Целью настоящей работы было исследование особенностей мозговой гемодинамики у больных с головными
болями различной этиологии.
Было обследовано 36 взрослых пациентов, предъявлявших жалобы на головные боли. Каждый пациент проходил
клиническое обследование у невропатолога, дуплексное сканирование экстра- интракраниальных артерий
брахиоцефальной зоны, рентгенографию краниовертебральной области, реоэнцефалографию, некоторым пациентам
дополнительно назначали электроэнцефалографию и компьютерную томографию мозга. По результатам обследования
пациенты были распределены в три группы в соответствии с классификацией Международной Ассоциации по
изучению головной боли (1989):
а - спондилогенные головные боли; б - головные боли, связанные с органической патологией сосудов;
в - хронические головные боли напряжения. Всем пациентам проводилось углубленное транскраниапьное
исследование функционального состояния мозгового кровообращения методом цветного дуплексного сканирования
на сканере Spectra Masters (Diasonics, США) датчиком с частотой 2,25 МГц. Измеряли пиковую систолическую,
конечную диастолическую, среднюю линейную скорости кровотока и индексы периферического сосудистого
сопротивления в средних мозговых (СМА), задних мозговых (ЗМА), интракраниальном сегменте позвоночных
(ПА) артерий и в базилярной артерии. Указанные параметры регистрировали в покое, а также при функциональных
пробах: с гиперкапнией (вдыхание газовой смеси с 5,6-5,8 % СО2) и компрессией общей сонной артерии
(ОСА). Гиперкапническая проба характеризует реактивность мозговых сосудов и функциональный резерв
мозговой гемодинамики. Компрессионная проба направлена на тестирование эффективности коллатерального
мозгового кровообращения.
Результаты исследования показали, что существуют отчетливые различия в функциональном состоянии мозгового
кровообращения в зависимости от этиологии головных болей. У пациентов всех трех групп отмечалась межполушарная
асимметрия кровотока, однако, наиболее часто она встречалась в ЗМА (33,3%) и ПА (41,6%) у больных
группы б. Для больных этой же группы было характерно снижение реактивности мозговых сосудов на СО2.
Еще более выраженное нарушение реактивности сосудов мозга в виде отсутствия или извращенной реакции
на СО2 (98,4±7,4% по отношению к исходу) было выявлено у больных с цефалгиями напряжения. Свидетельством
выраженного нарушения мозговой гемодинамики у всех групп больных было снижение коллатерального резерва.
Таким образом, распространенные формы головной боли сопровождаются выраженным нарушением мозгового
кровообращения в виде снижения коллатерального резерва. Существуют особенности межполушарной асимметрии
мозгового кровотока и реактивности мозговых сосудов в зависимости от этиологии головных болей. стр.
56 - 57
Показатели церебральной гемодинамики и эмоционально-личностные расстройства у больных мигренью с различной локализацией приступов
H. Старикова, Пермская государственная медицинская академия, г. Пермь
Клинические особенности мигрени с преимущественно правосторонней и левосторонней локализацией приступов
давно привлекают внимание исследователей. Принято считать, что для преимущественно "левосторонней"
мигрени характерна высокая частота приступов, их большая тяжесть и преимущественное развитие их в
ночное время, а также депрессивные черты личности, а преимущественно "правосторонняя" мигрень
отличается высокой частотой вегетативных симптомов, наличием вестибулопатий с детства и высокими уровнями
тревоги у больных.
Нами обследованы 58 больных мигренью (49 женщин и 9 мужчин) в возрасте от 17 до 47 лет. Всем больным
проведено исследование церебрального кровотока методом транскраниальной допплерографии с определением
линейной скорости кровотока (ЛСК) в сегменте М1 средней мозговой артерии (СМА) и в сифоне внутренней
сонной артерии (ВСА), вычислением индексов периферического сопротивления и проведением функциональных
проб. Психологическое тестирование проводилось с помощью опросника Спилбергера. Больные также отмечали
интенсивность головной боли во время приступа по 10-бальной визуальной аналоговой шкале (ВАШ). Исследование
проводилось в межприступном периоде. Выявлена зависимость эмоционально-личностных и гемодинамических
изменений у больных мигренью от стороны развития болевых приступов. Группа больных мигренью с преимущественно
правосторонними приступами головной боли характеризовалась несколько более высоким уровнем реактивной
тревожности (52,89±2,85б) по сравнению с больными с приступами левосторонней локализации (47,50±1,796).
Больные с "правосторонней" мигренью отличались и достоверно более высокой интенсивностью
головной боли по ВАШ. Индексы периферического сопротивления в группе с правосторонними цефалгиями
оказались достоверно более низкими: пульсационный индекс Gosling составил 0,696±0,028 у.е., тогда
как у больных с левосторонними головными болями - 0,786±0,034 у.е. (р<0,05). Показатели вазомоторной
реактивности у больных "правосторонней" мигренью оказались более высокими по сравнению с
больными с приступами другой локализации. Особенности "правосторонней" мигрени, очевидно,
являются следствием дисфункции неспецифических систем мозга, обеспечивающих вегетативную и эмоциональную
интеграцию, в условиях преимущественной ишемизации невральных структур правого полушария. стр. 57
- 58
Цереброваскулярная реактивность у больных мигренью в межприступном периоде
В.Э. Смяловский, В.Н. Багирь, И.Л. Приз, О.Р. Салахутдинов. Омский диагностический центр. Городская клиническая больница № 1, г. Омск
Наиболее важным механизмом патофизиологии мигрени (М) признается нарушение вазомоторной иннервации
в виде неустойчивости тонуса церебральных сосудов [А. Прусинский, 1979;В.Н.Шток, 1987, А.М. Вейн и
др., 1995;R.Totaroetal" 1997].
С целью определения цереброваскулярной реактивности у больных М в межприступном периоде обследовано
24 пациента. Всем пациентам проведена транскраниальная допплерография с функциональными нагрузками
и определением коэффициентов реактивности на гиперкапническую (Кр+) и гипокапническую (Кр-) нагрузки
[Б.В.Гайдар, 1990], индекса вазомоторной реактивности (ИВМР) [E.B.Ringelstein et al., 1988] и индекса
сдвига порога ауторегуляции (ИСПА) [А.В.Андреев, 1994].
У больных М реактивность на гиперкапнию на стороне гемикранических приступов оказалась выше, чем на
противоположной стороне и чем контрольные значения - Кр*=1,56±0,2 (р<0,01 и р<0,001 соответственно),
а реактивность на гипокапнию на стороне гемикрании ниже, чем на противоположной стороне и чем в контроле-
Кр"=0,67±0,1 (р<0,02 и р<0,05 соответственно). На стороне гемикрании ИВМР составил 88,6±
18,3%, что было выше, чем в контрольной группе (р<0,002), но не достигало достоверной разницы с
противоположной гемикрании стороной. ИСПА на стороне гемикрании составил 0,72±0,4 (р<0,001), что
указывает на смещение порога ауторегуляции в сторону вазодилатационных реакций. На противоположной
гемикраническим приступам стороне ИСПА был 1,48±1,6 (р<0,01), что свидетельствует о преобладании
здесь вазоконстрикторных реакций.
Таким образом, выявлены асимметричные сдвиги параметров цереброваскулярной реактивности на стороне
гемикранических пароксизмов и на противоположной стороне у больных М в межприступный период. В частности,
на стороне гемикрании преобладают вазодилатационные реакции, а на противоположной гемикрании стороне
имеется тенденция к преобладанию вазоконстрикторных реакций. Ауторегуляторные отклонения у пациентов
с М прослеживаются на фоне гиперреактивности церебральных сосудов, более выраженной на стороне гемикрании.
стр. 58 - 59
Состояние церебральной гемодинамики у больных мигренью по данным допплерографии
В.Э.Смяловский, В.Н.Багирь, О.Р.Салахутдинов, И.Л.Приз. Омский диагностический центр. Городская клиническая больница № 1, г. Омск
С целью определения особенностей церебральной гемодинамики при мигрени (М) нами обследовано 24 пациента
в межприступном периоде. У 17 пациентов была М без ауры, у 7 - М с аурой. Мужчин было 5, женщин -19,
средний возраст 34,9±9,6 года. Всем пациентам проведено допплерографическое обследование экстра- и
интракраниальных сосудов на приборе ТС 2000S (фирма ЕМЕ - Nicolet) по общепринятой методике [R.Aaslid,
1982; Ю.М. Никитин, 1987]. Контрольную группу составили 32 здоровых лица.
Средняя линейная скорость кровотока (ЛСК) у больных М в межприступном периоде была увеличена в передней
мозговой артерии на стороне гемикрании и составила 59,6±10.0 см/с (р<0.05). Диастолическая ЛСК
также была у больных М увеличена в обеих общих сонных артериях до 18-19 см/с (р<0,01 -0,001). У
пациентов с М выявлено снижение индекса циркуляторного сопротивления (резистивного индекса - Rl no
L.Pourcelot, 1974) в обеих сонных артериях до 0,65±0,07 (р<0,001), обеих наружных сонных артериях
до 0,71 ±0 06 (р<0,05) и обеих внутренних сонных артериях до 0.47±0,05 (Р<0,05). Кроме того,
определено достоверное увеличение асимметрии ЛСК по средним мозговым артериям (р<0,05), задним
мозговым артериям (р<0,05) и по передним мозговым артериям (р<0,001) где асимметрия ЛСК была
наиболее выраженной и составляла 23,4±9,6 см/с. У 11 (45,8%) пациентов с М выявлены косвенные признаки
церебральной венозной дисциркуляции [И.Д. Стулин, 1991].
Таким образом, церебральная гемодинамика у больных М в межприступный период характеризуется снижением
базального тонуса церебральных артерий, на что указывает снижение Rl в общих, наружных и внутренних
сонных артериях и повышение диастолической ЛСК в общих сонных артериях. У пациентов с М определяется
отчетливая асимметрия ЛСК по артериям основания мозга, причем асимметрия наиболее выражена по передним
мозговым артериям за счет увеличения ЛСК на стороне гемикрании, что, на наш взгляд, может являться
одним из допплерографических маркеров М. Почти у половины больных М выявляются косвенные признаки
венозной церебральной дисциркуляции, что позволяет предположить, что венозный застой может являться
одним из проявлений церебральной ангиодистонии при М в межприступный период. стр. 59 - 60
Эффективность дигидергота в купировании мигренозных атак
Л.Е. Корнилова, Е.А. Антипенко. Нижегородская государственная медицинская академия, г. Нижний Новгород
Цель: изучение эффективности назального спрея Дигидергот у больных с острыми мигренозными пароксизмами.
Материалы и методы: под наблюдением находились 20 пациентов больных мигренью (14 женщин, 5 мужчин)
в возрасте от 16 до 48 лет, а также девочка 11 лет. Длительность заболевания колебалась от 6 месяцев
до 20 лет. Частота приступов от 4 до 36 раз в год. Интенсивность головной боли оценивалась по визуально-аналоговой
шкале (ВАШ) и составляла от 5 до 8 баллов. Все больные отвечали международным критериям диагностики
мигрени. Эффективность препарата оценивалась каждым пациентом по 5-бальной шкале. Назальный спрей
Дигидергот вводился при приступе мигрени в дозе 2 мг/сут. Все больные дополнительно были обследованы,
включая такие методы, как ультразвуковая допплерография, электроэнцефалография, ультраэнцефапоскопия,
офтальмоскопия.
Результаты: При острых приступах мигрени Дигидергот быстро уменьшал или купировал такие проявления
заболевания, как головная боль, тошнота, рвота, фотофобия, фонофобия в 75% случаях, включая девочку
11 лет. Побочные эффекты наблюдались в виде заложенности носа, сердцебиения, неприятного жжения в
голове у 30% больных. Также выявлена индивидуальная непереносимость препарата у пациентки, страдающей
бронхиальной астмой и имеющей полиаллергию на лекарственные препараты.
Выводы:
1. При применении Дигидергота у 75% больных купируется мигренозная атака.
2. При выраженных приступах мигрени возможен прием препарата у детей в возрасте 11 лет, при условии
уменьшения дозы до 0,5 мг/сут.
3. Наиболее частыми побочными реакциями являются заложенность носа, сердцебиение, неприятное жжение
в голове.
4. Противопоказанием для применения следует считать наличие сопутствующей бронхиальной астмы, сочетающейся
с полиаллергией на лекарственные препараты. стр. 60 - 61
Головная боль при гипертонической болезни
В.В.Алексеев , И.С.Шварева , Е.Б.Хомак. Клиника нервных болезней им. А.Я. Кожевникова ММА им. ИМ. Сеченова, г.Москва
Среди вторичных головных болей (ГБ) наиболее распространенной является ГБ при артериальной гипертонии
(АГ), которая в этом случае является наиболее частой, а порой и единственной жалобой. Многие пациенты
связывают возникновение ГБ с повышением артериального давления. Значительная часть врачей также считает,
что ГБ - первый и наиболее частый симптом АГ.
С целью уточнения типологии ГБ при АГ нами проводилось исследование: скоростных (УЗДГ) и объемных
(РЭГ) характеристик церебрального кровообращения; типа гемодинамики, психологических (методика МИЛ
и шкала депрессии Бека) особенностей у 40 больных 2 стадии гипертонической болезни (АГ) в возрасте
30-60 лет с жалобами на ГБ. В качестве группы сравнения обследовано 10 больных с АГ без ГБ и 10 больных
с хронической ГБ напряжения (хрГБН) без АГ. Классификация ГБ проводилась на основе диагностических
критериев Международной Ассоциации по изучению ГБ (1988). Полученные результаты обрабатывались с помощью
статистического пакета программ "Статистика-5". Учитывались только достоверные данные с
критерием значимости не более р<0,05.
В группе больных АГ с ГБ диагностированы: эпизодические ГБН у 12 больных, хрГБН у 22, мигрень у 6.
Общим фактором, определяющим существование ГБ независимо от АГ, является эмоционально-личностные особенности,
проявляющиеся повышенной тревожностью, сенситивностью и особым модусом поведения, а у больных с мигренью
- и более высоким уровнем депрессии. Практически у всех больных с АГ определялся гипокинетический
тип гемодинамики со значимым повышением общего периферического сосудистого сопротивления в сравнении
с должными показателями. Основным отличием больных АГ с ГБ от больных с ГБ без АГ является более высокое
циркуляторное сопротивление в бассейне общей сонной артерии, что, вероятно, отражает особенности системной
гемодинамики. Отличительной особенностью эпизодических ГБН при АГ от АГ без ГБ оказались признаки
нарушения венозного оттока.
В группе больных с АГ хрГБН отличаются от мигрени и эпизодической ГБН выраженным повышением периферического
сопротивления в бассейнах внутренней сонной и позвоночной артерий, а мигрень отличается от обеих склонностью
к длительному переживанию аффективных воздействий.
Таким образом, наличие хронической и эпизодической ГБ на фоне АГ не является прогностическим фактором
в случаях ее умеренного и мягкого течения и можно рассматривать её как одну из форм болевого поведения,
обусловленного определенными эмоционально-личностными характеристиками, не специфическими для основного
заболевания и не связанных с гемодинамическим типом повышения артериального давления. Типологические
особенности ГБ при АГ имеют специфические характеристики церебральной гемодинамики с различным вовлечением
артериального и венозного компонентов, вероятно, имеющих патогенетическое значение. стр. 61 - 62
Головная боль при дисциркуляторной атеросклеротической энцефалопатии
В.П.Михайлов, Т.Л.Визило, И.В.Власова. С.В.Власов. К.В.Петушенко, А.А.Кузмичев
Государственный научно-клинический центр охраны здоровья шахтеров СО РАМН, г.Ленинск-Кузнецкий
Головная боль при дисциркуляторной энцефалопатии (ДЭ) 1 стадии является ведущей жалобой и существенно
снижает социальную и трудовую активность больных. Она возникает как следствие обменных процессов,
возникающих в результате изменений проницаемости сосудистой стенки или нарушений регуляторных систем.
Цель: сравнить влияние биохимических и нейрофизиологических систем регуляции кровотока в развитии
ДЭ.
Обследовано 30 больных ДЭ 1 стадии (12 мужчин, 18 женщин в возрасте от 42 до 55 лет). Клинически у
больных превалировали цефалгический и неврозоподобный синдромы.
Методы исследования: клинический неврологический с оценкой выраженности головной боли по визуально-аналоговой
шкале, психологические тесты оценки психоэмоционального состояния больных, ультразвуковая допплерография
и дуплексное сканирование (УЗДГ и ДС) магистральных сосудов с проведением теста реактивной гиперемии.
Методы лечения: традиционная медикаментозная терапия, криоплазмосорбция (КПС) или транскраниальная
магнитная стимуляция (ТКМС) на фоне медикаментозной терапии.
Результаты: купирование цефалгического и неврозоподобного синдромов наблюдалось у всех пациентов.
При анализе данных УЗДГ и ДС сосудов выявлено в группе больных, получавших КПС, улучшение функций
эндотелия и снижения периферического сопротивления. В группе больных, получавших ТКМС, отмечено увеличение
объемной скорости кровопотока в магистральных сосудах головы за счет прироста систолической скорости.
В группе традиционной медикаментозной терапии изменений не выявлено.
Таким образом, в развитии ДЭ большое значение имеют как структурные изменения проницаемости сосудистой
стенки, так и функциональные нарушения регуляторных систем, что позволяет рекомендовать воздействие
на оба важных звена патогенеза. стр. 62 - 63
Диагностика и клиническая характеристика цервикогенных головных болей
С.А. Кисель, В.В.Алексеев, Н.Н.Яхно
Клиника нервных болезней им. А.Я. Кожевникова ММА им. И.М. Сеченова, г.Москва
Эффективность лечения головной боли (ГБ) зависит от правильной постановки диагноза и подбора адекватной
терапии. Отклонение от этого положения часто приводит к значительной трансформации ГБ, вызывающей
большие трудности при ретроспективной диагностике исходного состояния. В известной мере это касается
цервикогенных ГБ (ЦГБ), полиморфизм которых порой дезориентирует не только врачей общей практики,
но и специалистов. Особенностью ЦГБ является их высокая отзывчивость на терапию простыми и комбинированными
анальгетиками, НПВС, и специфическими противомигренозными препаратами.
С целью уточнения клинических проявлений и вариантов течения ЦГБ нами проведено сравнительное обследование
100 больных (82% женщины) в возрасте от 18 до 60 лет (средний возраст 45 лет) со средней длительностью
заболевания 12 лет с наиболее часто встречающимися в клинической практике типами ГБ, поступающими
в специализированное отделение боли. Согласно диагностическим критериям Международной Ассоциации по
изучению ГБ, у 50 больных диагностирована ЦГБ, у 25 - мигрень, у 20 - ГБ напряжения. Клиническое обследование
дополнялось болевым опросником, ВАШ, функциональной рентгенографией шейного отдела позвоночника, МРТ,
нейроортопедическим обследованием. Результаты показали, что ЦГБ двусторонние асимметричные с акцентом
в лобно-затылочной области, полимодального характера (т.е. сочетание пульсирующих, давящих, распирающих
болей), их интенсивность соответствует диапазону высокого и среднего уровня (в среднем 73 мм по ВАШ).
ЦГБ могут сопровождаться тошнотой (60%), головокружением (50%), светозву-кобоязнью (24%), рвотой (18%),
отечностью лица (30%), чувством тревоги (20%). Во всех случаях выявляется функциональное блокирование
цервикокраниальной и цервикоторакальной зон, болезненность нижней косой и трапециевидной мышц, совпадающих
со стороной ГБ. Отличительными от ГБН и мигрени признаками ЦГБ являются ограничение движений в направлении
латерофлексии (на 50% от нормального) и значимо большее число аномалий краниоцервикальной области,
сочетающиеся с другими вертеброгенными расстройствами (на поясничном или грудном уровне, косой или
скрученный таз). Наличие этих признаков позволяет обсуждать ЦГБ, сопровождающиеся болями в шее, клинически
протекающие в форме цервикокраниалгии и ЦГБ с меньшей выраженностью общего вертебрального синдрома,
без локальных болей проявляющиеся клинически цервикогенной цефалалгией. Фрагментарно компоненты нейроортопедических
изменений в суставах и мышцах шеи выявляются у всех больных мигренью и ГБН.
Таким образом, адекватная диагностика ГБ позволяет применять различные методы мануального воздействия,
что при ЦГБ является решающим фактором эффективности терапии, а при мигрени и НГБ - дополнительным
к комплексу других методов лечения. Полиморфизм ЦГБ и вовлечение цервикального фактора (первичное
или вторичное) в патогенез мигрени и ГБН объединяет тесное анатомо-функциональное взаимодействие тригеминоваскулярного
(спинномозговое ядро тройничного нерва) и тригеминоцервикального (задние рога шейного отдела спинного
мозга) комплексов с индивидуально различным долевым участием каждого из них. стр. 63 - 64
Краниоцервикалгия как проявление комбинации ангиодистонических и миотонических процессов
К. В. Морозов, С. В. Сытина МГБ №2, г.Москва
Краниоцервикалгия - один из наиболее частых симптомов многих неврологических заболеваний. Но, несмотря
на имеющиеся, на сегодняшний день различные методы лечения, растет как частота, так и длительность
временной утраты трудоспособности по данным патологиям.
Возможно, это связано с тем, что при лечении врачи уделяют внимание преимущественно одному из механизмов
формирования краниоцервикалгий: миотоническому (ШОХ, МФБС и др.) или ангиодистоническому (интоксикации,
СВД, ЦВБ и др.), в то время как оба этих механизма развиваются вместе, не только взаимодействуя, но
и усиливая друг друга. Эти данные получены при обследовании 20 пациенток клиническими (неврологическое
и мануальное тестирование) и параклиническими (РЭГ с позиционными пробами) методами. При мануальном
тестировании определялись гипертонусы в паравертебральных мышцах верхнешейных сегментах, коротких
разгибателях головы, трапециевидных и грудино-ключично-сосцевидных мышцах, триггерные и сенсорно-алгические
пункты в этих мышцах с различной степенью активности, функциональные блоки шейного отдела позвоночника,
шейно-грудного и шейно-затылочного перехода. При реоэнцефалографии установлено снижение пульсового
кровенаполнения в вертебробазилярном бассейне, ухудшающееся при проведении ротационных проб, артериальный
ангиоспазм на различном уровне, снижение тонуса вен и затруднение венозного оттока из полости черепа.
Полученные материалы позволили нам разработать оригинальный комплекс терапевтического воздействия
на оба механизма формирования краниоцервикалгий: на ангиодистонический (Д'Арсонваль, кавинтон, гипотензивные,
мочегонные препараты, ИРТ) и миотонический (мануальная терапия, ЛМБ). Было проведено сравнение продолжительности
лечения, его ближайших и отдаленных результатов в группе наблюдаемых пациентов и в группе пациентов,
получающих традиционную терапию. Полученные результаты позволили подтвердить, что у наблюдаемой группы
была достигнута более полная ремиссия, быстрее регрессировал болевой синдром, достигнут более высокий
уровень качества жизни.
Таким образом, производимое воздействие только на один из механизмов краниоцервикалгий приводит к
хронизации процесса и росту случаев временной утраты трудоспособности, в то же время сочетание воздействия
на оба механизма возникновения краниоцервикалгий позволяет добиться лучших показателей при лечении
данного широко распространенного синдрома. стр. 64 - 65
Варианты головной боли при вертеброгенном синдроме позвоночной артерии
И.Р. Шмидт. Новокузнецкий ГИДУВ, г. Новокузнецк
Вертеброгенный синдром позвоночной артерии (ВСПА), несмотря на большое число посвященных ему работ,
остается актуальной проблемой клинической неврологии. ВСПА наблюдается в разных выборках в 22 - 45%
среди всех синдромов шейного остеохондроза. Основным симптомом ВСПА является головная боль (ГБ), которая
выявляется у 95% больных.
Цепь настоящего исследования -определение патогенетических вариантов происхождения ГБ при ВСПА.
Материал и методы исследования. Обследовано 385 больных с ВСПА. Среди них 188 мужчин и 197 женщин.
У 50.1 % диагностирована 1-я, у 15.6% - П-я, у 34.3% - lll-я стадия синдрома. Использованы клинический
неврологический, вертеброневрологический, клинико-рентгенологический методы, мануальное тестирование,
плетизмография, реокартография, осциллография, вегетативные пробы.
На основании анализа результатов исследования установлено, что ГБ одинаково часто наблюдается во всех
трех стадиях ВСПА (Р> 0.5). Боль локализуется, как правило, в шейно-затылочной области с характерной
иррадиацией вперед, ко лбу, виску, нередко и в глазное яблоко. Характерна односторонняя локализация
головной боли или преобладание ее с одной стороны (в 74,5 %). Боли могут распространяться также на
лицо, челюсти, зубы, симулируя подчас тригеминальную невралгию.
По происхождению ГБ при ВСПА относятся к вегетативно-сосудистым и склеротомным. Вегетативно-сосудистая
ГБ сочетается с другими симптомами вегетативного характера. Характер их часто пульсирующий, жгучий,
с крайне неприятной эмоциональной окраской. Склеротомная боль - колющая или стреляющая, иногда ломящая,
тупая, неопределенного характера. Ей сопутствует болезненность мест прикрепления мышечных сухожилий
к костям черепа. Примерно у трети больных с синдромом позвоночной артерии отмечаются сенестопатии
в голове. Наряду с ирритацией рецепторов системы синувертебрального нерва и мышечно-сухожильных образований
ГБ могут быть обусловлены иррадиацией из рецепторов головных суставов в связи с их соматической дисфункцией.
Все эти варианты необходимо учитывать при выборе комплекса патогенетически обоснованных лечебных мероприятий.
стр. 66
Превентивная терапия имованом ночных приступов кластерной головной боли
И.В. Фокин, Я.И. Левин, О.А. Колосова, А.М. Вейн. Московская медицинская академия им. И.М. Сеченова, кафедра неврологии ФППО, г Москва
Показано, что большинство приступов кластерной (пучковой) головной боли (ПГБ) возникает из сна.
Отмечается взаимосвязь между приступами ПГБ и определенными стадиями сна. В наших предыдущих исследованиях
у 13 пациентов в болевом периоде во время ночного сна показано значительное уменьшение представленности
дельта-сна и полное отсутствие быстрого сна как до, так и после приступов (Фокин, Левин, Колосова,
1997-99гг.)
В связи с этим целью исследования явилась возможность воздействия на приступы ПГБ путем нормализации
структуры ночного сна пациентов с ПГБ при помощи применения снотворных препаратов.
Исследованы 5 больных эпизодической формой ПГБ с преимущественно ночными приступами в болевом периоде.
Частота ночных приступов составила 2-3 раза. Длительность настоящего болевого периода на момент обследования
составила 2 недели. Терапия включала применение снотворного препарата Имован (Зопиклон) в дозах 7,5-15
мг (1-2 таблетки) за 15-30 мин. до сна в течение 15 дней на протяжении болевого периода.
До и после терапии поводилось клинико-неврологические и анкетные исследования: специализированные
дневники головной боли, анкета взаимосвязи приступов головных болей и сна, анкета бальной оценки субъективных
характеристик сна.
У всех пациентов в течение болевого периода наблюдались нарушения ночного сна. Суммарный балл по анкете
субъективных характеристик сна был ниже нормы и составил 18 баллов. На фоне проводимой терапии имованом
в дозе 7,5 мг и 15 мг (в связи с недостаточной эффективностью у 2-х больных) отмечалось исчезновение
приступов ПГБ в течение сна у 3 больных, а у 2-х пациентов сдвигались приступы боли с 2-3 часов ночи
на ранние утренние часы 5-6 утра. У 2-х больных на фоне лечения изменились приступы утренних головных
болей в периоде с 8 до 12 часов дня. 2-е пациентов самовольно отменили прием препарата, после чего
у них вновь возобновились ночные приступы. Все пациенты сообщали о снижении интенсивности и длительности
приступов головных болей, значительном улучшении состояния их сна (23 балла).
Превентивное действие имована на приступы ПГБ можно объяснить нормализацией структуры ночного сна
с формированием достаточного количества дельта-сна и ФБС, а также их взаимоотношения. Для подтверждения
этой гипотезы необходимым является проведение полисомнографического исследования. стр. 67
Посттравматические головные боли и их лечение
Л.Я. Лившиц, В.Г. Нинель, А.И. Бубашвили, В.В. Авилов, Н.А. Герасимов
Медицинский университет, НИИ травматологии и ортопедии, г. Саратов
Головная боль (ГБ) - самый частый атрибут перенесенной черепно-мозговой травмы (ЧМТ). По международной
классификации ГБ (1988), посттравматические головные боли (ПТГБ) - это самостоятельная форма в двух
вариантах - остром и хроническом.
Цепь работы: оценить частоту и выраженность ПТГБ у больных с закрытой ЧМТ и ее последствиями, место
ГБ в симптомокомплексе травматической болезни головного мозга, возможности дифференцированного лечения.
Материалы и методы: наблюдали около 5000 больных в остром, промежуточном и резидуальном периодах ЧМТ.
Помимо обычного обследования, применяли специальные тесты (психологические, электрофизиологические,
ото-офтальмологические, биохимические и др.).
Результаты: у всех пострадавших ГБ была непременной, часто доминирующей жалобой, но она всегда оказывалась
лишь одной из составляющих сложного симптомокомплекса, обусловленного ЧМТ. Выявлены особенности ПТГБ
в разные периоды травмы, видимо, связанные с различием условий формирования источника боли. Острую
ПТГБ можно представить как результат непосредственного раздражения ноцицептивных и/или угнетения антиноцицептивных
механизмов вследствие вызванных ЧМТ структурных перестроек мозга, изменений биохимизма, гемо- и нейродинамики.
В последующем же, наряду с сохраняющейся или даже усугубляющейся поломкой этих элементов центральной
саморегуляции, все большее значение приобретают резидуальные и сопутствующие источники неблагополучия
мозга (рубцово-спаечный процесс, гидроцефалия, мозговые кисты, нарушения ликвородинамики, церебральный
атеросклероз, гипертоническая болезнь и др.). Поэтому в отдаленные сроки после ЧМТ уточненная диагностика
ПТГБ особенно сложна, а лечебные мероприятия многоплановы. Применяли комплексный, и в то же время,
дифференцированный подход к выбору лечебного пособия. Использовали как "традиционные" схемы
лечения больных с ЧМТ и ее последствиями, так и основанные на оценке патогенетической ситуации препараты
нейрометаболического, вазоактивного и других действий, физические факторы и рефлексотерапию (магнито-,
лазеро-облучение, электростимуляционную скальпотерапию). При определенных показаниях (нейропатический
компонент ГБ, патология поверхностных сосудов и вегетативных узлов) прибегали к хирургическому вмешательству.
Такая тактика оказалась весьма эффективной и в борьбе с ПТГБ и в общем плане существенного повышения
качества жизни пострадавших.
Заключение. Полученные данные указывают на необходимость дальнейшего изучения ПТГБ как частого и упорного
проявления ЧМТ. Адекватный учет особенностей ГБ, их возможной связи и сочетания с патологией нетравматического
генеза, особенно в отдаленные сроки, облегчает решение дифференциально-диагностических задач и способствует
оптимизации результатов лечения. стр. 68 - 69
Гипертензионно-гидроцефальный синдром при посттравматических кистах головного мозга
А.С. Николаев, А.В. Новокшонов, В.В. Агаджанян. Государственный научно-клинический центр охраны здоровья шахтеров СО РАМН, г. Ленинск-Кузнецкий
Цель исследования - выбор оптимальной тактики хирургического лечения посттравматических кист головного
мозга, сопровождающихся нарастанием степени выраженности гмпертензионно-гидроцефального синдрома.
Материал и методы: оперировано 56 больных с посттравматическими кистами головного мозга.40 больным
проведены операции 3-х типов: непосредственно на кисте, шунтирующие, либо их комбинации. 16 больным
проведены операции по разработанной и апробированной нами методике с применением дренирующего устройства
из металла с памятью форм. Обследование больных до операции и в отдаленные сроки до 3-х лет проводилось
комплексное: жалобы, анамнез неврологический статус, оценка неврологического дефицита по шкале Куртцке,
нейроофтальмологическое, ЭЭГ + картирование, УЗДГ сосудов головного мозга, ДС сосудов головного мозга,
КГ головного мозга, люмбальные пункции, контрастная цистернография сомнипаком.
Результаты лечения показали правильность выбора хирургической тактики, особенно в группах, где проводились
операции непосредственно на кисте с применением нейроскопии, шунтирующих систем, а также дренирующего
устройства, выполненного из сплава с памятью форм. У всех больных данной группы головные боли купировались,
а также уменьшилась степень выраженности церебрально-очагового синдрома.
Заключение: одним из частых проявлений посттравматических кист головного мозга является нарастающий
гипертензионно-гидроцефальный синдром. Адекватное дренирование кист позволяет купировать последние,
а также приводит к уменьшению неврологического дефицита и повышению качества жизни данной категории
больных. стр. 69
Диуретики в лечении головных болей при внутричерепной гипертензии
Л.Е. Пинегин
Кафедра неврологии Алтайского государственного медицинского университета, г. Барнаул
В клинических и экспериментальных исследованиях изучалось влияние салуретиков на головные боли,
обусловленные повышением внутричерепного давления.
Фуросемид уменьшал выраженность головных болей при внутричерепной гипертензии у больных с дисциркуляторной
венозной энцефалопатией; а также у части больных с артериальной гипертензией, в том числе при острой
гипертонической энцефалопатии. В то же время фуросемид в разных дозах (до 2,0 мл в/в) совершенно не
влиял на выраженность головных болей при гипертензии, вызванной окклюзионной гидроцефалией, опухолях
задней черепной ямки и полушарных опухолях. Лишь у отдельных больных второй группы отмечалось незначительное
уменьшение головных болей по шкале ВАШ.
Различный эффект фуросемида на выраженность головных болей связан с механизмом действия салуретиков
на давление в полости черепа. Как известно, салуретики быстрого действия, к каковым относится фуросемид,
влияют, прежде всего, на венозную часть общего сосудистого русла, усиливая венозный отток из полости
черепа. Тем самым уменьшается объем венозной части крови в полости черепа, и давление в полости черепа
снижается. В случаях, когда в механизме повышения внутричерепного давления определенную роль играет
увеличение объема венозной крови в полости черепа, обнаруживается гипотензивное действие сапуретика.
При внутричерепных опухолях, гидроцефалиях и т.п. происходит вытеснение крови из полости черепа -
из венозной части сосудистого русла - до минимального объема. В этих условиях введение фуросемида
не приводит к уменьшению внутричерепного объема крови. Снижения давления не происходит. Данное обстоятельство
должно учитываться при использовании салуретиков в клинике. стр. 70
Головная боль у больных с последствиями черепно-мозговой травмы, осложненной внутричерепной гематомой
З.А. Ушакова, В.А. Ананенко
Амурская государственная медицинская академия, кафедра неврологии с курсом нейрохирургии, г. Благовещенск
В настоящем сообщении представлены результаты обследования 45 больных в возрасте от 13 до 72 лет
(средний возраст 45 лет). Сроки обследования от момента травмы варьировали от 2 до 6 лет.
Жалобы, предъявляемые больными, были разнообразными и количество их у одного больного было различным.
Наиболее частой жалобой явилась головная боль (ГБ), которая отмечена у 36 больных (80%). У 11 больных
(31 %) она носила постоянный характер, у остальных возникала периодически (от 1 -2 раз в месяц до
4-5 раз в неделю). И в том, и в другом случае больные чувствовали возникновение или усиление ГБ чаще
всего при изменении атмосферного давления, повышении артериального давления, эмоциональных, умственных
и физических нагрузках. Постоянная ГБ отмечалась преимущественно у больных, имевших в анамнезе повторную
черепно-мозговую травму (22%), а также у лиц с возрастной сосудистой патологией. В первом случае у
абсолютного большинства больных при выполнении пневмоэнцефапографии (ПЭГ) обнаружен слипчивый процесс
оболочек головного мозга, а также в 83% выявлены различные сосудистые изменения на реоэнцефалограммах
(РЭГ). Соответственно генезом постоянных ГБ могут служить изменения, как в оболочках, так и в сосудах
головного мозга. У больных с возрастной церебральной патологией генез постоянных ГБ может быть обусловлен
системным церебральным атеросклерозом и артериальной гипертонией. Диффузная ГБ беспокоила 78% больных,
причем наибольшая ее интенсивность локализовалась в месте оперативного вмешательства. Однако, четкая
корреляция между тяжестью ушиба головного мозга (наличием или отсутствием контузионных очагов) и локализацией
ГБ наблюдалась не всегда, что может свидетельствовать о наличии элементов психогенной установки.
Характер ГБ был самый разнообразный. Больные с синдромом вегето-сосудистой дистонии предъявляли жалобы
на ГБ "пульсирующего", "сжимающего", "жгучего" и "режущего"
характера, обычно возникающую приступообразно. Ведущими были сосудистые изменения на РЭГ в виде неустойчивости
сосудистого тонуса с тенденцией к гипо - или гипертонусу артерий 1 -2 степени, а при дополнительном
выполнении ПЭГ (2 больным) выявлялся слипчивый процесс в оболочках головного мозга и внутренняя сообщающаяся
водянка.
Гипертензионный синдром проявлялся распирающим характером ГБ. При этом на компьютерной томограмме
(КГ) выявлялась выраженная гидроцефалия, а дополнительно на ПЭГ - слипчивый арахноидит конвекситальной
поверхности головного мозга.
Астенический синдром проявлялся ГБ малой интенсивности, "тупого", "ноющего" и
"давящего" характера. Как правило, грубых морфологических изменений на КГ не выявлялось,
на РЭГ чаще отмечались сосудистые изменения в виде гипо - или гипертонуса артерий 1-2 степени. При
выполнении ПЭГ (2 больным) выявлялся слипчивый арахноидит конвекситальной поверхности.
Таким образом, головная боль является наиболее частым субъективным проявлением последствий травматических
ВЧГ, для выявления генеза которой требуется комплексное кпинико-инструментапьное обследование больных.
стр. 70 - 71
Клинико-психофизиологические особенности абузусной головной боли
А.П. Феоктистов, Е.Г. Филатова. Кафедра неврологии ФППО Московской медицинской академии им. И.М. Сеченова, г.Москва
Абузусная головная боль, вызванная обратным эффектом анальгетиков является болезнью современного
общества, и частота ее составляет, по данным различных исследований, до 20% среди других видов головной
боли.
Цепь исследования: изучение клинических и психофизиологических особенностей пациентов с абузусной
головной болью.
Материал и методы исследования: Исследовано 16 больных (14 женщин и 2 мужчины), средний возраст 46,8,
и контрольная группа 10 здоровых испытуемых. Критериями наличия абузусной ГБ был ежедневный или почти
ежедневный характер боли, ежедневный прием анальгетиков в течение 3-х более месяцев, значительное
усиление боли при прекращении приема анальгетических средств, отсутствие признаков органического поражения
ЦНС. Применялось кпинико-анамнестическое исследование, пациенты вели дневник ГБ. Психометрическое
исследование включало оценку уровня депрессии по тесту Бека тревоги по тесту Спилбергера, выраженность
психопатологических синдромов по шкале (SCL-90). Выраженность синдрома вегетативной дистонии и нарушений
ночного сна оценивались специальными балированными анкетами. Состояние ноци- и антиноцицептивной системы
изучалось при помощи ноцицептивного фпексорного рефлекса (НФР), позволяющего оценить порог боли (Пб),
порог рефлекса (Пр) и их соотношение Пб/Пр.
Результаты исследования: Абузусная ГБ развивалась у пациентов с мигренью, что приводило к ее трансформации
(трансформированная мигрень) -11 человек (68,7%), а так же пациентов с ГБН, что являлось важным фактором
хронификации - хроническая ГБН -5 человек (31,3%). Длительность абузусного периода составляла от 1
до 3 лет, количество таблеток в месяц колебалось от 40 до 150. Наиболее популярными препаратами был
анальгин, а также смешанные анальгетики: спазмалгон, пенталгин, цитрамон. ГБ присутствовала уже в
момент пробуждения, также часто будила пациентов ранним утром, сохранялась на протяжении всего дня,
варьируя по интенсивности. Пациенты с трансформированной мигренью имели фоновую ГБ а также мигренозные
приступы частотой 3-4 раза в неделю Психометрическое исследование пациентов с абузусом показало наличие
высокой степени депрессивности и тревоги, а также наличие разнообразных клинических психопатологических
синдромов, по шкале SCL в 3 раза превышающих показатели здоровых испытуемых. ГБ сочетались с выраженным
синдромом вегетативной дистонии и нарушениями ночного сна. Исследование НФР показало значительное
увеличение порога боли и порога рефлекса по сравнению со здоровыми испытуемыми (Пб больные -136; Пб
здоровые - 87; Пр больные -159; Пр здоровые -108). Можно полагать, что повышение НФР связано с действием
анальгетиков и может иметь как периферическую, за счет антипростагландинового эффекта, так и центральную
точку приложения (усиления активности центральных антиноцицептивных систем).
Таким образом, у пациентов с абузусной болью формируется как психологическая зависимость, формированию
которой способствуют аффективные нарушения, так и физическая лекарственная зависимость, о чем свидетельствует
состояние анти - и ноцицептивных систем. стр. 72 - 73






