Ведение на дому пациентов с острой болью в спине (методические рекомендации)
Л.А. Богачёва, А.В. Гусак, А.Н. Вахлаков, Е.П. Снеткова. Под редакцией проф. Н.Н.. Яхно Поликлиника Медицинского Центра Управления делами Президента Российской Федерации.
SUMMARY
The article is devoted to differential diagnosis and management of the acute back pain. Diagnostic algorithms are shown to differ musculoskeletal and neurogenic dorsal pain syndromes from back pain of other origin. Musculoskeletal back pain and vertebrogenic radlculopathy pathogenesis is discussed. Diagnosis formulating in accordance with ICD — 10 is presented.
Management of the back pain at home and at neurological clinic is analyzed. There are recommendations for patients suffering from acute dorsal pain modes of treatment: self-help, both physical and respiratory exercises are recommended to relieve the pain.
The long-term experience of algological department of medical Russian Federation President Outpatient Center is presented.
"Боль — неприятное сенсорное и эмоциональное переживание, обусловленное существующими или возможными
повреждениями ткани или описываемое в терминах такого повреждения"
(определение Международной Ассоциации по изучению боли).
Боль относится к наиболее распространенным субъективным признакам болезни и является частой причиной вызова врача на дом и визита пациента в поликлинику. Выделяют острые болевые синдромы с длительностью течения от нескольких дней до 5 месяцев и хронические — длительностью от нескольких месяцев до нескольких лет. Острые и хронические болевые синдромы имеют различный пато - и саногенез, принципы лечения, длительность временной нетрудоспособности и прогноз.
При болях в спине принципиально важно различать: локальную боль, обусловленную различными патологическими изменениями мышечно-скелетных структур; отраженную, связанную с патологией внутренних органов, и проекционную — при патологии корешков спинного мозга или нерва (таблица 1).
|
Характеристики
|
Локальная |
Отраженная |
Проекционная |
|
Характер ощущения |
Точное указание области боли |
Нечеткое ощущение, идущее изнутри кнаружи |
Распространение боли по ходу корешка или нерва |
|
Двигательные нарушения |
Ограничение объема движений шеи, туловища, конечностей |
Движения не ограничены |
Ограничение объема движений шеи, туловища; движения конечностей свободны |
|
Провоцирующие факторы |
Движение усиливает боль |
Движение не влияет на боль |
Движение головы, туловища усиливает боль, осевая нагрузка вызывает стреляющую боль по ходу корешка |
|
Пальпация области болевых ощущений |
В тканях опорно-двигательного аппарата выявляются источники боли; надавливание на них усиливает боль |
Источники боли не выявляются |
Выявляются источники боли в спине, в конечностях отсутствуют |
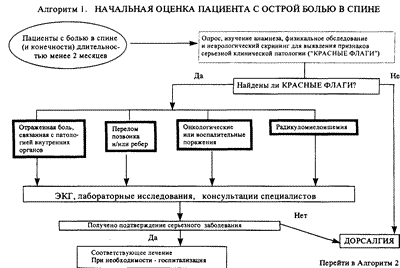
Опрос больного с болью в спине, изучение анамнеза и данных физикального обследования при первичном осмотре должны быть направлены, прежде всего, на выявление признаков потенциально серьезных, порой опасных для жизни состояний (т.н. "красные флаги").
К таким состояниям относятся боли в спине, связанные с поражением внутренних органов (сердце, легкие, желудочно-кишечный тракт, почки, органы малого таза), боли, обусловленные патологическими переломами позвонков, ребер и костей таза, онкологическими и воспалительными поражения позвоночника, таза, мягких тканей спины, сосудистыми поражениями корешков спинного мозга (радикулоишемия) — алгоритм 1 (рис.1)
|
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ОСТРЫХ БОЛЕЙ В СПИНЕ И ГРУДНОЙ КЛЕТКЕ |
||
|
Заболевание |
Характеристика боли |
Объективные данные |
|
Приступ стенокардии |
После физической или эмоциональной нагрузки развивается сжимающая, жгучая боль за грудиной или парастернально, в межлопаточной области, шее, левой лопатке, нижней челюсти; боль приступообразного характера длительностью от 2 до 30 минут |
Приступы стенокардии в анамнезе; ЭКГ приступе может быть нормальной. Боль купируется приемом нитроглицерина |
|
Инфаркт миокарда |
Сходная с приступом стенокардии характеристика и локализация боли, однако более интенсивная и длительная (от 1 до 8 часов и более); сопровождается сильным чувством тревоги и страхом смерти |
Нитроглицерин, как правило, не помогает; нестабильная гемодинамика; отмечаются изменения на ЭКГ, соответствующе ишемии миокарда; повышение ферментов крови |
|
Перикардит |
Боль за грудиной различной интенсивности, постепенно нарастающая, иногда с иррадиацией в шею, спину, плечи, эпигастральную область |
Одышка в покое; вынужденное положение тела (сидя с небольшим наклоном вперед), дыхательная экскурсия зачастую болезненна, движения туловища и конечностей свободны; аускультативные данные перикардита; соответствующие ЭКГ признаки |
|
Расслаивающая аневризма грудного отдела аорты |
Очень интенсивная боль за грудиной с иррадиацией вдоль позвоночника, в шею и в левое плечо, развивающаяся внезапно, чаще на фоне артериальной гипертонии, после физической или эмоциональной нагрузки |
Общее состояние тяжелое, тошнота, рвота, нестабильная гемодинамика. Возможное отсутствие пульса на лучевых и сонных артериях; боль снимают только наркотические анальгетики |
|
Заболевание |
Характеристика боли |
Объективные данные |
|
|
БОЛЕЗНИ ОРГАНОВ ДЫХАНИЯ |
|||
|
Плевропневмония |
Интенсивная или умеренная боль в боковых отделах грудной клетки, лопатке, усиливающаяся при глубоком дыхании и кашле |
Общие признаки инфекции: лихорадка, кашель, боли в мышцах, интоксикация, воспалительные изменения крови; аускультативные данные; рентгенографические признаки |
|
|
Плеврит |
В начале заболевания острая режущая боль в различных областях грудной клетки, затем (по мере накопления жидкости в плевральной полости) интенсивность боли уменьшается. При вовлечении в процесс межреберного нерва боль носит опоясывающий характер; дыхательные движения болезненны, кашель усиливает боль |
Общие признаки инфекции; аускультативные данные; рентгенографические признаки; при поражении межреберного нерва могут обнаруживаться признаки невропатии (гиперестезия или гипестезия в зоне иннервации) |
|
|
Пневмоторакс (спонтанный) |
Внезапно развившаяся острая выраженная боль в грудной клетке с иррадиацией в лопатку |
Одышка; акроцианоз; снижение экскурсии грудной клетки на стороне поражения, тимпанит при перкуссии грудной клетки; отсутствие дыхательных шумов при аускультации; рентгенографические признаки. |
|
|
ЗАБОЛЕВАНИЯ ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА |
|||
|
Пенетрирующая язва (в поджелудочную железу, сальник и желчную систему) |
Выраженная постоянная боль в эпигастрии с иррадиацией в спину; боль в спине тупая, глубокая с возможным опоясывающим характером в нижнегрудном отделе |
Тошнота, рвота, анорексия, мелена; иногда напряжение паравертебральных мышц в нижнегрудной области и мышц живота |
|
|
Острый холецистит |
Боль обычно локализуется в правом подреберье, может захватывать и эпигастральную область; характерна иррадиация в межлопаточную область, нижний угол правой лопатки, плечо, правую половину грудной клетки; длительность от нескольких часов до нескольких дней |
Боль сопровождается тошнотой, рвотой, лихорадкой, желтушностью кожных покровов, болезненностью при пальпации в правом подреберье, напряжением брюшных мышц |
|
|
Острый панкреатит |
Внезапно развивается интенсивная постоянная боль в эпигастральной области с иррадиацией в левую нижнюю часть грудной клетки; иногда боль отдает в спину, опоясывающего характера, иррадиируя в правое и левое подреберье, лопатку, надплечье, в область сердца |
Ухудшение общего состояния; больной беспокоен, мечется, стонет; наблюдается повторная рвота, сухой обложенный язык; часто отсутствие пульсации брюшной аорты; ослабление перистальтики |
|
|
Ретроцекальный аппендицит |
Тупая, ноющая постоянная боль в животе часто иррадиирует в поясничную область, правое бедро, наружные половые органы |
При продолжающихся болях ухудшение общего состояния; тошнота; усиление боли при сгибании правого бедра (признак заинтересованности поясничной мышцы) |
|
|
Почечная колика |
Перемежающиеся приступы режущей боли в поясничной области с иррадиацией в подреберье, живот, по ходу мочеточника и в наружные половые органы; часто провоцируется физическим напряжением; сопровождается учащенными позывами к мочеиспусканию |
Больные ведут себя беспокойно, мечутся в постели в поисках положения, способного принести облегчение; может отмечаться тошнота, рвота, головокружение; положительный симптом Пастернацкого; в моче повышено содержание эритроцитов и лейкоцитов |
|
|
Заболевание |
Характеристика боли |
Объективные данные |
|
|
Тромбоз почечной артерии |
Внезапно развивается интенсивная нарастающая боль в поясничной области |
Боль часто сопровождается внезапным повышением артериального давления (диастолического в большей степени, чем систолического), рвотой, задержкой стула, олигурией; воспалительные изменения крови |
|
|
ЗАБОЛЕВАНИЯ ОРГАНОВ МАЛОГО ТАЗА |
|||
|
Перекрут кисты яичника |
Боль острая, приступообразная, внизу живота с иррадиацией в промежность, бедро, поясничную область. Начало часто после физической нагрузки, резкой перемены положения тела |
Ухудшение общего состояния, беспокойное поведение, часто рвота, болезненность при пальпации нижних отделов живота, иногда прощупывается болезненная опухоль |
|
|
Острое воспаление придатков, матки |
Острая боль внизу живота с иррадиацией в паховую область, в задний проход, внутреннюю поверхность бедра, поясничную область; часто после переохлаждения |
Чаще молодой возраст; облегчение боли при наклоне туловища; болезненность при пальпации в нижних отделах живота; воспалительные изменения крови |
|
|
МЫШЕЧНО-СКЕЛЕТНЫЕ ПОРАЖЕНИЯ |
|||
|
Острая цервикалгия Острая цервикобрахиалгия |
Часто после неловкого движения головой или шей, физической или постуральной нагрузки развивается умеренная или интенсивная боль в заднебоковых отделах шеи (при цервикобрахиалгии с иррадиацией в область плеча) |
Движения головы и шеи ограничены (чаще всего в каком-либо одном направлении); в покое боль не беспокоит или существенно облегчается; пальпируются спазмированные мышцы шейно-воротниковой области с наличием триггерных зон, иногда болезненные остистые отростки, чаще нижнешейных позвонков |
|
|
Острая торакалгия |
После физической или постуральной нагрузки развивается умеренная или интенсивная боль в задних отделах грудной клетки, иногда опоясывающего характера по типу "прострела" при глубоком вдохе |
Дыхательная экскурсия и движения туловища ограничены, при глубоком вдохе боль усиливается; пальпируются спазмированные мышцы задней поверхности грудной клетки с наличием триггерных зон, при этом могут отмечаться болезненные остистые отростки грудных позвонков, чаще на среднегрудном уровне |
|
|
Острая люмбалгия Острая люмбоишиалгия |
После неловкого движения, физической или постуральной нагрузки развивается умеренная или интенсивная боль в пояснично-крестцовой области (с иррадиацией в верхние отделы бедра при люмбоишиалгии) |
Ограничены движения туловища (чаще всего наклон вперед); в покое боль не беспокоит или существенно облегчается; пальпируются спазмированные мышцы поясничной области с наличием триггерных зон; иногда определяется болезненность остистых отростков поясничных позвонков (чаще нижнепоясничных) и крестцово-подвздошных сочленений |
|
|
Компрессионный перелом тела позвонка (остеопоретической или метастатической природы) |
У пациентов пожилого и старческого возраста после подъема тяжести или даже простого наклона вперед развивается интенсивная боль в спине, зачастую иррадиирующая в переднебоковые отделы грудной клетки, брюшную полость или верхние отделы бедра; иногда сильная боль развивается постепенно в течение 1-2 дней без видимой причины |
Попытка встать, кашель, чихание, натуживание при дефекации усиливают боль; остистые отростки позвонков, подвергшихся компрессии (как правило нижнегрудные и/или верхнепоясничные), резко болезненны, выраженный спазм паравертебральных мышц; осевая нагрузка на позвоночник усиливает боль; при остеопорозе усилен грудной кифоз; рентгенографические признаки компрессии тела позвонка |
|
|
Заболевание |
Характеристика боли |
Объективные данные |
|
Перелом ребер (остеопоротической или метастатической природы) |
Интенсивная боль в заднебоковых отделах грудной клетки на стороне поражения, которая развилась в результате воздействия умеренного травмирующего фактора или после сильного кашля |
Боль усиливается при глубоком дыхании, кашле, движениях туловища; выраженная болезненность при осторожном сдавлении грудной клетки и при пальпации области боли; рентгенографические признаки |
|
Флегмона мышц спины |
Постепенно развившаяся интенсивная боль в задних отделах грудной клетки на стороне поражения |
Определяется болезненность при пальпации пораженных мышц, покраснение над ними кожных покровов, локальное повышение температуры в области поражения и повышение температуры тела, воспалительные изменения крови |
|
ПОРАЖЕНИЯ ПЕРИФЕРИЧЕСКОЙ НЕРВНОЙ СИС1ЕМЫ |
||
|
Опоясывающий лишай (herpes zoster) |
Интенсивная постоянная режущая боль в грудной клетке опоясывающего характера на фоне умеренных проявлений инфекционного заболевания |
Боль усиливается при движениях туловища, дыхании; на 3—4 день заболевания обнаруживаются на коже высыпания пузырьков на гиперемированном основании по ходу межреберного нерва; в области боли — гиперестезия, гипералгезия; умеренные проявления общей интоксикации |
|
Вертеброгенная ра-дикулопатия (компрессия корешка грыжей диска, крупными остеофитами, новообразованием, при переломе дужки позвонка) |
Наиболее часто встречается поражение корешков С5, С6, С7, Т4-Т9, L4, L5, S1. При поражении корешков С5 и С6 отмечается интенсивная "простреливающая" боль в области заднебоковых отделов шеи, лопатки и надплечья на стороне поражения, при поражении корешка С6 — боль иррадиирует в руку по наружной поверхности плеча и предплечья до основания большого пальца, корешка С7 — в передние отделы грудной клетки и по внутренней поверхности плеча и предплечья до мизинца; поражение грудных корешков Т4- Т9 сопровождается опоясывающей болью в среднегрудном отделе позвоночника; корешок L4 — боль от поясницы иррадиирует в паховую область, внутренние отделы бедра и голени; корешок L5 — боль от поясницы иррадиирует по наружной поверхности бедра и передненаружной поверхности голени; корешок S1 — боль от поясницы иррадиирует по задней поверхности бедра и голени до наружного края стопы |
Болезненность и ограничение движений соответствующего отдела позвоночника; болезненность при пальпации остистых отростков нижнешейных и среднегрудных позвонков, напряжение паравертебральных мышц; источники боли в областях иррадиации боли на конечности отсутствуют; в дальнейшем — признаки радикулопатии в области распространения боли (гипестезия, гипалгезия); |
Проводится необходимое лабораторное обследование, консультации специалистов, при выявлении указанных заболеваний — соответствующее лечение или госпитализация. При отсутствии признаков "специфической" природы болей в спине диагностируется болевой синдром, обусловленный повреждением и дисфункцией мышечно-скелетных структур — дорсалгия. При развитии дорсалгии не исключается поражение прилежащих корешков спинного мозга.
ОСТРАЯ ДОРСАЛГИЯ БЕЗ ПРИЗНАКОВ РАДИКУЛОПАТИИ
(ОСТРАЯ МЫШЕЧИО-СКЕЛЕТНАЯ ДОРСАЛГИЯ)
К провоцирующим факторам развития острого болевого синдрома обычно относятся мышечное перенапряжение, неловкое необычное движение, подъем или перенос тяжести, неудобная поза, переохлаждение, эмоциональный стресс и прочие.
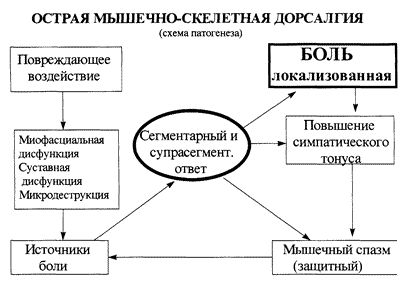
Указанные факторы способны оказать повреждающее воздействие на уже измененные дистрофическим процессом ткани опорно-двигательного аппарата, что приводит к формированию источников боли в мышцах, сухожилиях и фасциях, связках, суставах позвоночника и таза, межпозвонковом диске (рис 2). В ответ развивается спазм пораженной мышцы или мышц, окружающих пораженный сустав, связку или диск (сегментарный ответ) с защитным выключением или ограничением движений.
Мышечный спазм является дополнительным источником боли в связи с укорочением мышцы, нарушением микроциркуляции, приводит к вынужденному наклону головы или туловища, анталгическому сколиозу. Выраженность мышечного спазма зависит от тяжести повреждения мышечно-скелетных структур и степени развития мускулатуры. Боль приводит к повышению тонуса симпатической нервной системы, следствием чего является усиление мышечного спазма, возможное повышение артериального давления, психоэмоциональная реакция. Возможные источники боли представлены в таблице 3.
Источники боли:
Мышцы
- Мышечный спазм
- Триггерные зоны
- Позвоночник
Функциональная блокада суставов Растяжение или надрыв связок Острая грыжа диска
Суставы таза
Функциональная блокада крестцово-подвздошного сочленения
Триггерная зона (trigger- англ., спусковой крючок) небольшой участок мышечной ткани или ефасции, где при пальпации или перкуссии возникает острая боль.
Миофасциальная дисфункция — ограничение движений головы и шеи, туловища конечностей, преимущественно в каком-либо одном направлении, обусловленное защитным спазме мышцы в связи с развитием в ней триггерных зон. Наиболее часто развивается дисфункция следующих мышц: длиннейшей мышцы шеи и груди, трапециевидной, поднимающей лопатку, надкостной, по вздошно-реберной, квадратной мышцы поясницы, подвздошно-поясничной мышцы.
Функциональная блокада ("сублюксация") — обратимое нарушение функции сустава, вызванное неадекватным положением суставных поверхностей. Функциональная блокада чаще всего развивается в следующих суставах : дугоотростчатые С6-С7, С7-Tl, T4-T5, Т5-Т6, Т6-Т7, L4-L5, L5-S1; рёберно - поперечные T4-T5, Т5-Т6, Т6-Т7; крестцово-подвздошные.
Растяжение (надрывы) межостистой связки чаще всего возникают на уровне L5-S 1. Me исключается разрыв фиброзного кольца с дезинтеграцией наиболее нагружаемых дисков С5-С6, С6-С7, L4-L5, L5-S1.
Формулировка диагноза при дорсалгии должна максимально полно отражать характер и особенности заболевания в данный конкретный временной период у данного конкретного пациента, определяет выбор методов адекватной терапии. При острой неспецифической мышечно-скелетной дорсалгии необходимо указывать:
1. Характер и локализацию поражения:
Острая цервикалгия Острая цервикокраниалгия Острая цервикобрахиалгия (область распространения боли от шеи не ниже верхней трети плеча)
Острая торакалгия Острая пюмбалгия
Острая люмбоишиалгия (область распространения боли от поясницы не ниже верхней трети бедра)
2. Интенсивность болевых ощущений — легкая, умеренная, резко выраженная, нестерпимая боль
3. Пораженные структуры (источники боли). Это наиболее сложный раздел диагностики. К сожалению, из-за выраженности мышечного спазма не всегда возможно определить точный источник боли, хотя к этому следует стремиться. Однако, если специфические причины боли (см. "красные флаги") исключены у данного пациента, диагноз дорсалгии, свидетельствующий о наличии неспецифического мышечно-скелетного поражения, правомерен.
ПРИМЕРЫ ФОРМУЛИРОВКИ ДИАГНОЗА:
1. Острая люмбалгия. Умеренно выраженные болевые ощущения. Миофасциальная дисфункция выпрямителя туловища справа.
2. Острая люмбалгия. Резко выраженные болевые ощущения. Функциональная блокада дугоотростчатых суставов L4-L5. Спазм выпрямителя туловища с двух сторон.
3. Острая пюмбалгия. Умеренно выраженные болевые ощущения. Растяжение (надрыв?) межостистой связки L5-S 1.
4. Острая люмбоишиалгия слева. Резко выраженные болевые ощущения. Функциональная блокада крестцово-подвздошного сочленения слева. Спазм подвздошно-поясничной мышцы слева.
5. Острая цервикалгия. Резко выраженные болевые ощущения. Функциональная блокада С6-С7, С7-Т1. Спазм разгибателей головы и шеи с двух сторон.
6. Острая цервикалгия. Умеренно выраженные болевые ощущения. Миофасциальная дисфункция мышцы, поднимающей лопатку справа.
7. Острая торакалгия. Резко выраженные болевые ощущения. Функциональная блокада дугоотростчатых и реберно-поперечных суставов T4-T5, Т5-Т6, Т6-Т7.
8. Острая торакалгия. Умеренные болевые ощущения. Миофасциальная дисфункция длинной мышцы груди справа.
ВЕРТЕБРОГЕННАЯ РАДИКУЛОПАТИЯ
Вертеброгенные радикулопатии — вторичные радикулопатии, обусловленные раздражением или сдавленном спинномозгового корешка в "туннеле" его выхода. Стенки "туннеля" образованы различными структурами: грыжа межпозвонкового диска, желтая связка, ткани дугоотростчатого сустава, остеофиты. С возрастом и развитием дегенеративных изменений размеры "туннеля" уменьшаются. При этом возможно нарушение кровообращения корешка в зоне сдавления с последующим отеком. Патогенез болевого синдрома вертеброгенной радикулопатии представлен на рис. 3.
ДОРСАЛГИЯ С РАДИКУЛО ИЛИ НЕВРОПАТИЕЙ (схема патогенеза)
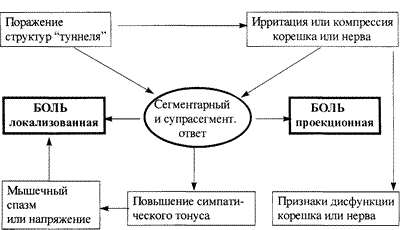
Очевидно, что он складывается из двух основных компонентов: локальной боли, обусловленной поражением структур "туннеля", и проекционной — развивающейся в связи с раздражением нервного корешка.
Наиболее часто встречается поражение корешков Сб, С7, L5, S1, поэтому проекционная боль чаще всего имеет дистальное распределение от позвоночника до кисти или стопы (см табл. 2). Признаки дисфункции корешка (парезы, нарушение чувствительности, снижение сухожильных и периостальных рефлексов) могут появляться не сразу (ирритативная фаза), однако характерный рисунок болевых ощущений уже свидетельствует о корешковом поражении. Защитный мышечный спазм выражен, как правило, очень сильно и существенно ограничивает двигательную активность. Заболевание по сути своей предполагает длительное течение, в среднем, от 2 до 4 месяцев болезни, иногда дольше.
ПРИМЕРЫ ФОРМУЛИРОВКИ ДИАГНОЗА:
- Вертеброгенная радикулопатия L5 справа. Резко выраженные болевые ощущения. Ирритатнвная фаза.
- Вертеброгенная радикулопатия L5- S1 слева. Умеренные болевые ощущения. Компрессионная фаза. Парез левой стопы.
- Вертеброгенная радикупопатия С5-С6 справа. Выраженные болевые ощущения. Ирритативная фаза.
- Вертеброгенная радикулопатия С6-С7 слева. Умеренные болевые ощущения. Компрессионная фаза
ЛЕЧЕНИЕ
Пациенты с острыми дорсалгиями из-за выраженности болевого синдрома и нарушения и двигательных функций в первые дни заболевания часто ведутся на дому (рис. 4, алгоритм 2).В печении пациентов с острой дорсалгией следующие задачи являются основными:
- создание оптимальных условий для реституции поврежденных тканей (мышц, сухожилий, межостистых связок, диска и др.);
- уменьшение выраженности мышечного спазма;
- снижение чувствительности триггерных зон;
- устранение функциональных суставных блокад;
- постепенное восстановление объема движений головы, шеи, туловища и конечностей до существовавшего до болезни.
Начиная лечение пациента с острой дорсалгией на дому при резко выраженном болевом синдроме и значительном ограничении двигательной активности, можно рекомендовать постельный режим, но не более чем на 1-2 дня (под матрац подкладывается деревянный щит). При необходимости передвижения — ношение воротника или широкого кожаного пояса с целью предотвращения усиления мышечного спазма.
Принципиальное значение придается умению соблюдать такой двигательный режим, который позволяет максимально уменьшить болевые ощущения. Врач должен обучить пациента как избегать движения и позы, которые провоцируют и усиливают боль. К ним относятся: резкие наклоны и повороты туловища, переразгибание туловища, запрокидывание головы, длительное сидение и прочие. Следует также научить пациента дыхательным и релаксирующим упражениям, способствующим уменьшению интенсивности боли.
Беседа с пациентом с разъяснением причин боли, информацией о доброкачественном характере заболевания должна его успокоить.
Интенсивность мышечного спазма, чувствительность триггерных зон уменьшается при использовании легкого сухого тепла, отвлекающих средств (финалгон, аналгос, эфкамон и др.), орошении хлорэтилом области болевых ощущений. Может рекомендоваться массаж льдом с последующим прогреванием горячими влажными компрессами. На область болевых ощущений могут на 15-20 минут накладываться "ипликатор" Кузнецова, электроды портативных аппаратов короткоимпульсной эпектроаналгезии (КЭА).
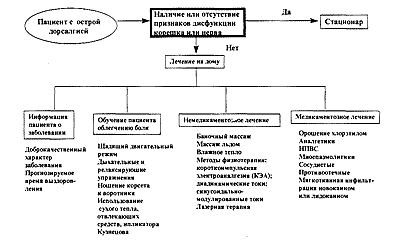
Из методов физиотерапии показано также применение диадинамических токов (ДДТ), синусоидально-модулированных токов (СМТ) в режиме 5-4, глубина модуляции от 80-100 Гц до 150 Гц, электрофореза новокаина, лазерной терапии по болевым точкам в режиме 5000 Гц 8-10 минут.
При недостаточном анальгезирующем эффекте показано применение аналгетиков в зависимости от выраженности болевого синдрома и функциональных нарушений с учетом индивидуальной переносимости (табл. 4,5).
При лечении больных с радикулопатией на дому сохраняются те же рекомендации (см. алгоритм 2), но длительность постельного режима увеличивается. Требуется раннее применение фиксирующих устройств (съемный воротник, корсет). Показано назначение препаратов, улучшающих микроциркуляцию (трентал, кавинтон), венотонизирующих (эуфиллин, троксевазин), противоотечных средств, нестероидных противовоспалительных препаратов.
Для уменьшения болезненности мышечного спазма может рекомендоваться миоспазмолитик (сирдалуд, мидокалм) (табл.6).
ТАБЛИЦА 4.
БОЛЬ СЛАБОЙ ИЛИ СРЕДНЕЙ ИНТЕНСИВНОСТИ
Неопиоидный анальгетик:
- парацетамол
- метамизол (анальгин)
- баралгин .
Нестероидное противовоспалительное средство:
- напроксен
- реопирин
- диклофенак натрия
- метиндол
- ибупрофенретард
- кетонал
ТАБЛИЦА 5
СИЛЬНАЯ БОЛЬ. ЗНАЧИТЕЛЬНОЕ ОГРАНИЧЕНИЕ ДВИГАТЕЛЬНОЙ ФУНКЦИИ
1. Нестероидное противовоспалительное средство
2. Миоспазмолитик сирдалуд мидокалм миоластан
3. Слабый опиоид:
- фортрал (пентазоцин)
- трамал
- трамадол
ТАБЛИЦА 6
СИЛЬНАЯ БОЛЬ. ЗНАЧИТЕЛЬНОЕ ОГРАНИЧЕНИЕ ДВИГАТЕЛЬНОЙ ФУНКЦИИ, ПРИЗНАКИ РАДИКУЛОПАТИИ
1. Нестероидное противовоспалительное средство
2. Миоспазмолитик
3. Слабый опиоид
4. Глюкокортикоид или комбинированный противоболевой препарат, содержащий глюкокортикоид:
- кенакорт-ретард
- амбене
Для воздействия на реактивно измененные мышечно-скелетные структуры целесообразно использование нестероидных противовоспалительных препаратов (диклофенак натрия, индометацин, напросим, сургам, реопирин). Мощным аналгетическим эффектом обладает кетонал (кеторопак, Тора-Дол).
При выраженном болевом синдроме могут использоваться новокаиновые блокады триггерных зон, периартикулярных тканей дугоотростчатых и крестцово-подвздошных суставов, межостистых связок 0,5% раствором новокаина, 2% раствором лидокаина с гидрокортизоном, солюкортефом, кеналогом.
После проведения вышеперечисленных мероприятий выраженность болевых ощущений обычно значительно снижается, частично восстанавливается двигательная активность. При этих условиях лечение может быть продолжено в поликлинике.
Печение пациентов с вертеброгенными радикулопатнями желательно с первых дней заболевания проводить в условиях неврологического стационара, так как компрессия и отек нервного корешка требуют интенсивной медикаментозной терапии. Поражение корешка обуславливает длительное существование болевых ощущений, с резким их усилением при движениях, ходьбе, сидении и др.
Амбулаторное ведение обычно приводит к значительному увеличению сроков заболевания и ухудшает прогноз. В случае вынужденного ведения пациентов с сильным анальгетическим эффектом обладает комбинированный препарат амбене, содержащий дексаметазон, применение которого показано у пациентов с радикулопатиями. Могут применяться новокаиновые, лидокаиновые блокады с кеналогом.
После уменьшения интенсивности болевого синдрома, при наличии парезов и мышечных атрофии назначаются антихолинэстеразные препараты (прозерин, галантамин). Всё большее значение приобретает акупунктура, методы физиотерапии, вертикальное подводное вытяжение, лечебные ванны, массаж, ЛФК. Возможно осторожное использование приёмов мануальной терапии при негрубых радикулярных синдромах. Из методов аппаратной физиотерапии в подостром периоде применяются: индуктотермия, дециметровые волны (ДМВ), СМТ, ультразвук и фонофорез эуфиллина, гидрокортизона, лазерная терапия, озокеритовые аппликации.
Долечивание пациентов и последующее проведение профилактических мероприятий проводится в реабилитационном центре или отделении поликлиники.






